Bijna tienduizend jongvolwassenen hebben zaterdag op HPV Awareness Day een prik tegen het humaan papillomavirus (HPV) laten zetten. Maar wat is HPV eigenlijk?
Meisjes van negen krijgen al sinds 2010 een uitnodiging voor een HPV-vaccinatie, jongens krijgen die pas sinds vorig jaar. Het RIVM startte daarom een inhaalcampagne waarin iedereen uit 1996 of later zich in 2023 gratis mag laten inenten tegen het virus. Maar wat is HPV eigenlijk en wat doet het vaccin?
Lees ook:
- De vijf dodelijkste virussen
- Het kankervaccin lijkt een stapje dichterbij
- Vogelgriep grijpt om zich heen. Maar wat is het?
Wratten en kanker
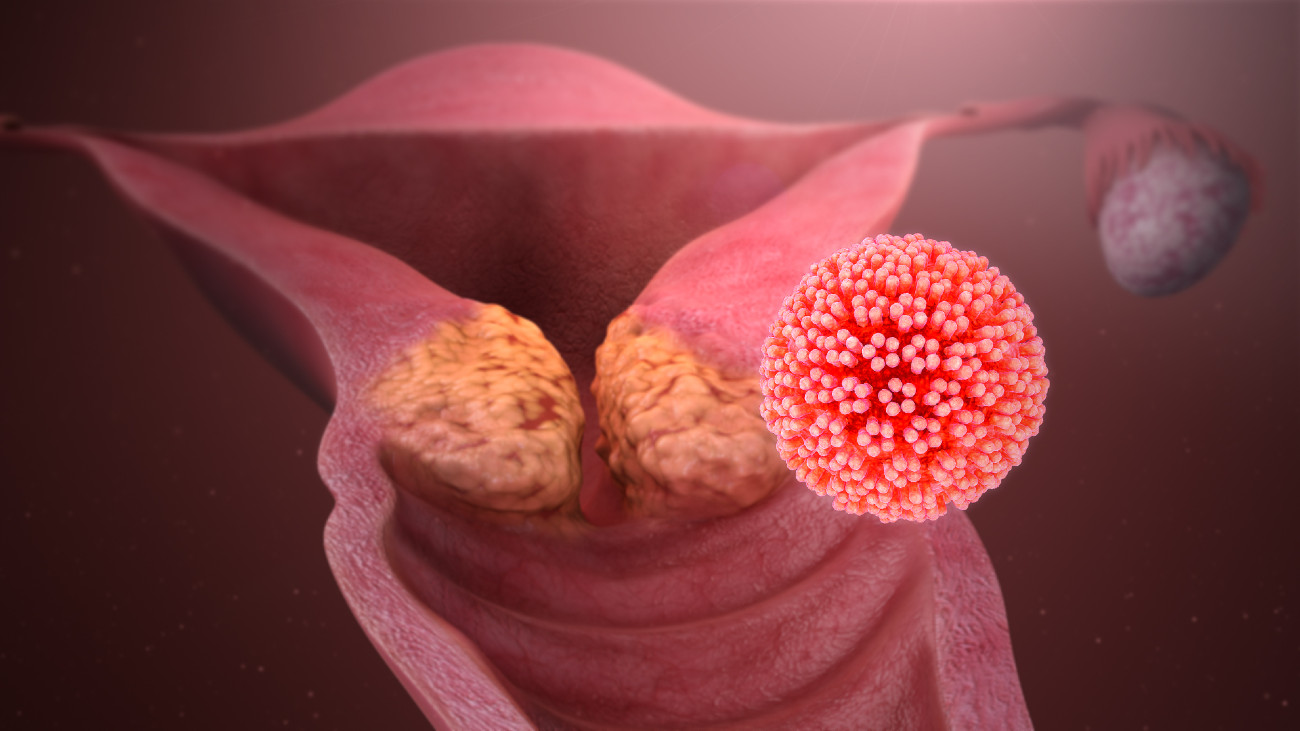
Het humaan papillomavirus (HPV) is een groep virussen die wratten veroorzaakt, meestal op handen en voeten. Van de tweehonderd verschillende typen HPV zijn er zo’n veertig virussen die de genitale regio’s infecteren en die zijn dan ook overdraagbaar via seks. HPV is een van de meest voorkomende oorzaken van soa’s (seksueel overdraagbare aandoeningen); zo’n 80 tot 90 procent van de seksueel actieve mensen raakt tenminste één keer besmet. Meestal veroorzaakt dat geen symptomen en ruimt ons immuunsysteem het virus snel op.
Maar bij 1 op de 10 besmettingen met het seksueel overdraagbare HPV treden er wel ziekteverschijnselen op. Sommige typen (vooral 6 en 11) veroorzaken dan genitale wratten, en worden laag-risico HPV genoemd. Andere typen, zoals 16 en 18, vallen onder de hoog-risicovarianten en kunnen 10 tot 15 jaar na besmetting kanker veroorzaken.
Bijna alle vormen van baarmoederhalskanker worden veroorzaakt door HPV. Maar tumoren kunnen ook ontstaan bij de vagina, schaamlippen, anus, penis en in de mond- en keelholte. Volgens het RIVM krijgen jaarlijks 1100 vrouwen en 400 mannen kanker door besmetting met HPV.
Anti-kankersystemen
Besmetting vindt meestal plaats tijdens vaginale of anale seks, maar kan ook via innig huid-op-huidcontact. Via kleine wondjes in de huid of in het slijmvlies van de mond, keel of baarmoederhals dringt het virus de cellen binnen.
In die cellen produceren hoog-risicovarianten van HPV de eiwitten E6 en E7. Die verminderen de effectiviteit van de ingebouwde anti-kankersystemen van het lichaam. Ze binden namelijk aan de eiwitten p53 en Rb, die er normaliter voor zorgen dat lichaamscellen uit voorzorg afsterven als ze abnormaal groeien of DNA-schade oplopen. Door de binding met E6 en E7 kunnen die hun werk niet goed doen en neemt het risico op kanker toe.
Aanzienlijke afname
Het vaccin beschermt voor 95 procent tegen HPV-infecties met de typen 16 en 18, de twee varianten die het vaakst kanker veroorzaken. Die bescherming duurt tenminste 10 jaar, waarschijnlijk langer. Doordat het vaccin nog niet zo lang bestaat, is de beschermingsduur nog niet bekend. Tegen andere hoog-risicovarianten werkt de prik minder goed. Maar deze veroorzaken ook minder vaak kanker.
De bescherming tegen HPV ontstaat doordat het vaccin het afweersysteem traint op een toekomstige besmetting. De prik bevat namelijk een aantal ongevaarlijke virusonderdeeltjes van de typen 16 en 18 en het lichaam maakt daar antistoffen tegen aan. Bij een infectie herkennen die antistoffen het virus daardoor snel en ruimen het op.
Dat het vaccin HPV-besmetting voorkomt is duidelijk. Maar doordat het wel 10 tot 15 jaar kan duren voordat een infectie leidt tot kanker, worden er nog weinig grootschalige onderzoeken gehouden die bekijken of een vaccinatie ook daadwerkelijk kanker voorkomt. Toch vonden studies uit Zweden (2020) en het Verenigd Koninkrijk (2021) nu al een aanzienlijke afname in het aantal gevallen van baarmoederhalskanker. Het vaccin lijkt daarbij het meest effectief op vroege leeftijd, voordat iemand seksueel actief wordt. Kinderen die voor hun twaalfde een HPV-prik halen, lopen volgens de Britse studie bijna 90 procent minder risico op baarmoederhalskanker. Maar ook op latere leeftijd kan het nut hebben; het is goed mogelijk dat iemand wel seksueel actief is, maar nog geen besmetting met type 16 of 18 heeft doorgemaakt.
Bronnen: RIVM, CDC, Rijksvaccinatieprogramma, The Journal of Dermatology, Microbiology and Molecular Biology Reviews